Obecné informace o myelodysplastického syndromu
Myelodysplastické syndromy jsou skupinou onemocnění, při kterých kostní dřeň nevytváří dostatek zdravých krvinek.
Myelodysplastické syndromy jsou onemocnění krve a kostní dřeně. Za normálních okolností, kostní dřeň je krevní kmenové buňky (nezralé buňky), které se vyvíjejí do zralých krevních buněk v průběhu času. Kmenových buněk se může stát myeloidní kmenové buňky nebo lymfoidní kmenových buněk. Lymfoidní kmenové buňky se vyvíjí do bílých krvinek. Myeloidní kmenové buňky vyvine do jednoho ze tří typů zralých krevních buněk:
Červené krvinky, které přenášejí kyslík a jiné materiály do všech tkání v těle.
Bílé krvinky, které bojují proti infekci a onemocnění.
Krevní destičky, které pomáhají předcházet krvácení tím, že způsobí krevních sraženin.
V myelodysplastického syndromu, že krevní kmenové buňky nemají zralý do zdravých červených krvinek, bílých krvinek, krevních destiček nebo. Nezralé krvinky, tzv. výbuchy, nefungují normálně a buď zemřou v kostní dřeni nebo brzy poté, co se do krve. To ponechává méně prostoru pro zdravé bílých krvinek, červených krvinek, krevních destiček a rozvíjet v kostní dřeni. Jsou-li méně krevní buňky, infekce, anémie, nebo snadno může dojít ke krvácení.
Existuje několik typů myelodysplastického syndromu.
Myelodysplastickým syndromem mají příliš málo z jednoho nebo více typů zdravých krevních buněk v kostní dřeni nebo v krvi. Myelodysplastickým syndromem zahrnují následující onemocnění:
Refrakterní anémie.
Refrakterní anémie s prstenci sideroblasty.
Refrakterní anémie s nadbytkem blastů.
Refrakterní anémie s nadbytkem blastů v transformaci.
Refrakterní cytopenie s multilineární dysplazie.
Myelodysplastický syndrom spojený s izolovanou del (5q) chromozomální abnormality.
Nezařaditelné myelodysplastického syndromu.
Viz následující shrnutí PDQ pro informace o jiných onemocnění krevních buněk:
Věk a kolem chemoterapie nebo radiační terapie vliv na riziko vzniku myelodysplastického syndromu.
Cokoli, co zvyšuje riziko vzniku onemocnění se nazývá rizikový faktor. S rizikový faktor neznamená, že budete mít nemoc, které nemají rizikové faktory, neznamená to, že nebudete mít nemoc. Lidé, kteří si myslí, že může být ohrožen, by mělo projednat se svým lékařem. Rizikové faktory pro myelodysplastického syndromu patří následující:
Být muž nebo bílé.
Být starší než 60 let.
Past chemoterapie nebo radiační terapie.
Být vystaven určitým chemikáliím, včetně tabákového kouře, pesticidy a rozpouštědla jako je benzen.
Jsou vystaveny těžké kovy, jako je rtuť a olovo.
Možné příznaky myelodysplastického syndromu zahrnují pocit únavy a dušnost.
Myelodysplastickým syndromem často nezpůsobují časné příznaky a je někdy našel během testu rutinní krve. Další onemocnění mohou způsobit stejné příznaky. Lékař by měl být konzultován, pokud některý z následujících problémů:
Slabost nebo pocit únavy.
S kůži, která je bledší než obvykle.
Snadná tvorba modřin nebo krvácení.
Petechie (ploché, bodový skvrny pod kůží způsobené krvácením).
Horečka nebo časté infekce.
Testy, které prověří krve a kostní dřeně se používá k detekci (vyhledání) a diagnostikovat myelodysplastického syndromu.
Mohou být použity následující testy a postupy:
Fyzikální vyšetření a historie: zkouška těla kontrolovat obecné příznaky zdraví, včetně kontroly na příznaky onemocnění, jako jsou hrudky nebo cokoli jiného, co se jeví jako neobvyklé. Rovněž se vezmou v historii zdravotních návyků pacienta a minulosti nemocí a léčby.
Kompletní krevní obraz (CBC) s diferenciálem: řízení, ve kterém je vzorek krve odebrán a zkontrolovat následující:
Počet červených krvinek a krevních destiček.
Počet a typ bílých krvinek.
Množství hemoglobinu (protein, který přenáší kyslík) v červených krvinkách.
Část vzorku krve skládá z červených krvinek.
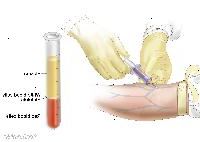
Periferní krevní nátěr: řízení, ve kterém je vzorek krve zkontrolovat změny v počtu, typu, tvaru a velikosti krevních buněk a příliš mnoho železa v červených krvinkách.
Cytogenetická analýza: zkouška, při které buňky ve vzorku krve nebo kostní dřeně jsou zobrazeny pod mikroskopem se podívat na některé změny v chromozomech.
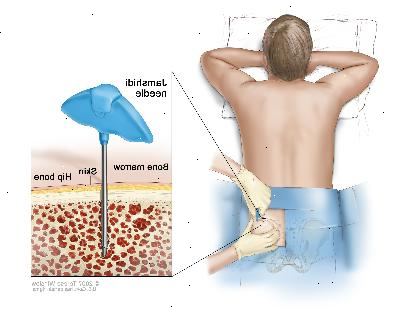
Aspirace kostní dřeně a biopsie: odstranění kostní dřeně, krve, a malý kousek kosti vložení duté jehly do kyčelní kosti a hrudní kosti. Patolog názory na kostní dřeň, krev a kost pod mikroskopem se podívat na abnormálních buněk.
Myelodysplastické syndromy jsou diagnostikovány na základě určitých změn krevních buněk a kostní dřeně.
Refrakterní anémie: Existuje příliš málo červených krvinek v krvi, a pacient má anémii. Počet bílých krvinek a krevních destiček je normální.
Refrakterní anémie s prstenčitými sideroblasty: Existuje příliš málo červených krvinek v krvi, a pacient má anémii. Červené krvinky mají příliš mnoho železa. Počet bílých krvinek a krevních destiček je normální.
Refrakterní anémie s nadbytkem blastů: Existuje příliš málo červených krvinek v krvi, a pacient má anémii. Pět procent až 19% buněk v kostní dřeni jsou výbuchy, a tam jsou normální počet nalezených blastů v krvi. Tam také mohou být změny v bílých krvinek a krevních destiček. Refrakterní anémie s nadbytkem blastů může vyústit v akutní myeloidní leukémie. Viz PDQ dospělých pacientů s akutní myeloidní leukémie souhrn léčby pro více informací.
Refrakterní anémie s nadbytkem blastů v transformaci: Existuje příliš málo červené krvinky, bílé krvinky, krevní destičky a v krvi a pacient má anémii. Dvacet procent až 30% buněk v kostní dřeni jsou výbuchy a více než 5% buněk v krvi jsou blastů. Refrakterní anémie s nadbytkem blastů v transformaci je někdy nazýván akutní myeloidní leukémie.
Refrakterní cytopenie s dysplazií multilineární: Existuje příliš málo alespoň ze dvou typů krevních buněk. Méně než 5% buněk v kostní dřeni jsou výbuchy a méně než 1% buněk v krvi jsou blastů. Pokud jsou postiženy červené krvinky, mohou mít další železo. Refrakterní cytopenie může vyústit v akutní leukémie.
Myelodysplastický syndrom spojený s izolovanou del (5q) chromozomální abnormality: Existuje příliš málo červených krvinek v krvi, a pacient má anémii. Méně než 5% buněk v kostní dřeni a krvi jsou blastů. Tam je konkrétní změna v chromozomu.
Nezařaditelné myelodysplastického syndromu: Existuje jen velmi málo z jednoho typu krvinek v krvi. Počet blastů v kostní dřeni a krvi je normální, a onemocnění není jeden z dalších myelodysplastického syndromu.
Určité faktory ovlivňují prognózu (šance na vyléčení) a možnostech léčby.
Prognóza (šance na vyléčení) závisí na:
Zda došlo myelodysplastického syndromu po chemoterapii nebo radiační léčbě jiného onemocnění.
Počet blastů v kostní dřeni.
Zda jeden nebo více typů krevních buněk jsou ovlivněny.
Určité změny v chromozomech.
Možnosti léčby závisí na:
Zda došlo myelodysplastického syndromu po chemoterapii nebo radiační léčbě jiného onemocnění.
Zda myelodysplastický syndrom postupovala po ošetření.
Věk a celkový zdravotní stav pacienta.
Etapy myelodysplastického syndromu
Neexistuje staging systém myelodysplastického syndromu. Léčba je založena na tom, zda se nemoc vyvinula poté, co pacient byl vystaven na faktory, které způsobují myelodysplastickým syndromem nebo zda nemoc byla dříve léčených. Myelodysplastickým syndromem jsou seskupeny pro léčbu takto:
De novo myelodysplastického syndromu
De novomyelodysplastic syndromy rozvíjet bez jakékoliv známé příčiny.
Sekundární myelodysplastických syndromů
Sekundární myelodysplastické syndromy rozvinout poté, co pacient byl léčen chemoterapií nebo radiační terapií pro jiné onemocnění nebo poté, co byl vystaven záření nebo některé chemické látky, které jsou spojeny s rozvojem myelodysplastického syndromu. Sekundární myelodysplastický syndromy mohou být těžší je léčit, než de novo myelodysplastického syndromu.
Dříve ošetřené myelodysplastických syndromů
Myelodysplastického syndromu byla ošetřena, ale nezlepšily.
Přehled možností léčby
Existují různé typy léčby u pacientů s myelodysplastickým syndromem.
Různé typy léčby jsou k dispozici pro pacienty s myelodysplastickým syndromem. Některé výkony jsou standardní (v současné době používají léčby), a některé jsou testovány v klinických studiích. Léčba klinické studie je výzkumná studie mělo přispět ke zlepšení stávající úpravy nebo získávat informace o nových způsobů léčby pro pacienty s myelodysplastickým syndromem. Při klinických studií ukazují, že nová léčba je lepší než standardní léčba, může se nová léčba standardní léčbu. Pacienti mohou chtít přemýšlet o účasti v klinické studii. Některé klinické studie jsou přístupné pouze pro pacienty, kteří začali léčbu.
Léčba myelodysplastického syndromu klade za cíl zmírnit příznaky, pomalé progresi a zlepšit kvalitu života.
Možnosti léčby pro pacienty s myelodysplastickým syndromem se pohybují od podpůrnou péči, která pomáhá zmírnit příznaky agresivní léčby, které mohou zpomalit nebo preventprogression onemocnění.
Problémy způsobené nízkým počtem krvinek, jako je únava a infekce, mohou být léčeni transfuzí krevních produktů nebo použití růstových faktorů.
Chemoterapie může být použita ke zpoždění progrese onemocnění. Ostatní farmakoterapie může být použita s cílem snížit potřebu transfuzí. Někteří pacienti mohou mít prospěch z agresivní chemoterapie s následnou transplantací kmenových buněk za použití kmenových buněk od dárce.
Používají se tři typy standardní léčbě:
Chemoterapie
V myelodysplastického syndromu, chemoterapie je léčba, která používá léky na zastavení růstu nezralých krevních buněk, a to buď tím, že zabije buňky nebo zastavením je od dělení. Když je chemoterapie užívá ústy nebo injekcí do žíly nebo do svalu, léky vstoupit do krevního oběhu a může dosáhnout nádorové buňky v celém těle (systémové chemoterapie). Když je chemoterapie umístěn přímo do páteře, orgánu nebo tělní dutiny, jako je břicho, léky postihují hlavně nádorové buňky v těchto oblastech (regionální chemoterapie). Způsob, jakým chemoterapie je dáno, závisí na léčeném onemocnění.
Podpůrná péče
Podpůrná péče je věnována zmírnění problémů způsobených onemocnění nebo jeho léčbě. Podpůrná léčba může zahrnovat následující:
Transfuzní terapie
Transfuzí terapie (krevní transfúze) je metoda dává červené krvinky, bílé krvinky, krevní destičky nebo nahradit krevní buňky zničeny onemocnění nebo léčby. Pacienti, kteří dostávají časté transfuzi červených krvinek může mít jejich tkáně a orgány poškozené z nahromadění extra železa. Iron chelatační terapie je léčba, která používá léky, které se vážou na zvláštní železa. Drog a železo se odstraní z těla v moči.
Krevních destiček transfuze jsou obvykle uvedeny, pokud je pacient krvácení nebo má postup, který může způsobit krvácení.
Růstový faktor terapie
Erytropoetin může být s ohledem na zvýšení počtu červených krvinek a snížit účinky anémie. Někdy stimulující kolonie granulocytů faktor (G-CSF) je dán erytropoetinu pomoci lépe léčebný práci.
Medikamentózní léčba
Deferoxamine mohou být použity k léčbě nahromadění příliš mnoho železa v krvi pacientů, kteří dostávají krevní transfuze. To je někdy podáván s vitaminem C.
Lenalidomid může být použita s cílem snížit potřebu transfuze u pacientů, kteří mají myelodysplastickým syndromem způsobenou specifické změny chromozomů.
Antithymocytový globulin (ATG), mohou být také použity pro snížit potřebu transfuze u pacientů s určitou formu myelodysplastického syndromu.
Antibiotika mohou být v boji proti infekcím.
Chemoterapie s transplantací kmenových buněk
Transplantace kmenových buněk je metoda dává chemoterapie a nahrazení buněk krvetvorné zničených léčbou. Kmenové buňky (nezralé krvinky), jsou odstraněny z krve nebo kostní dřeně dárce a jsou zmrazeny pro skladování. Po dokončení chemoterapie, uložené kmenové buňky rozmrazí a vrácena pacientovi prostřednictvím infuze. Tyto reinfused kmenové buňky rostou do (a obnovovat) krevních buněk v těle.
Nové typy léčby jsou testovány v klinických studiích.
Informace o klinických studiích je k dispozici na webových stránkách NCI.
Pacienti mohou chtít přemýšlet o účasti v klinické studii.
U některých pacientů, účast v klinické studii může být tou nejlepší volbou léčby. Klinické studie jsou součástí lékařského výzkumného procesu. Klinické studie se provádějí za účelem zjistit, zda nová léčba je bezpečná a účinná nebo lepší než standardní léčba.
Mnoho z dnešních standardních způsobů léčby onemocnění jsou založeny na dřívějších klinických studiích. Pacienti, kteří se účastní klinického hodnocení může získat standardní léčby nebo může být mezi prvními, kteří získají novou léčbu.
Pacienti, kteří se účastní klinických studiích rovněž přispět ke zlepšení způsobu nemoci bude zacházeno v budoucnu. I když se klinické studie nevede k účinné nových léků, často odpovídat na důležité otázky a pomohou posunout výzkum kupředu.
Pacienti mohou vstoupit do klinických zkoušek před, během nebo po zahájení jejich léčby.
Některé klinické studie zahrnují pouze u pacientů, kteří dosud obdrželi léčbu. Jiné studie testování léčby pro pacienty, jejichž onemocnění se nezlepšily. Tam jsou také klinické studie, které testují nové způsoby, jak zastavit nemoc z opakující se (návratu) nebo snížit vedlejší účinky léčby.
Klinické zkoušky se konají v mnoha částech země. Viz část Možnosti léčby, která následuje za odkazy na klinických studiích současné léčbě. Ty byly získány z NCI v databázi klinických hodnocení.
Může být zapotřebí Follow-up testy.
Některé z testů, které byly omezeny na diagnostiku onemocnění se může opakovat. Některé testy se bude opakovat, aby bylo vidět, jak dobře je léčba účinná. Rozhodnutí o tom, zda pokračovat, změnit nebo ukončit léčbu, může být na základě výsledků těchto testů.
Některé z testů bude i nadále provádět čas od času po ukončení léčby. Výsledky těchto testů může ukázat, zda vaše nemoc změnila, nebo v případě, že nemoc se vracel (vrátit). Tyto testy jsou někdy nazýváni follow-up testy nebo kontrolami.
Možnosti léčby pro myelodysplastického syndromu
Odkaz na seznam současných klinických studií je zahrnut pro každou sekci léčby. Poraďte se se svým lékařem o klinických studiích, které zde nejsou uvedeny, ale může být pro vás to pravé.
De novo a sekundární myelodysplastické syndromy
Léčba de novo a středních myelodysplastického syndromu mohou zahrnovat následující:
Podpůrná péče s transfusiontherapy.
High-chemoterapie s transplantací kmenových buněk za použití kmenových buněk od dárce.
Podpůrná péče s růstovým factortherapy.
Chemoterapie se azacitidin, decitabin, nebo jinými protinádorovými léky.
Podpůrná péče s farmakoterapií.
Klinická studie nové protinádorové látky.
Klinická studie o nízké dávky chemoterapie s transplantací kmenových buněk pomocí kmenových buněk od dárce.
Klinická studie z kombinace léčby.
Klinická studie o léčbu růstovým faktorem.
Zkontrolujte, zda v USA klinických studií z NCI je PDQ rakovině klinických hodnoceních registru, které jsou nyní přijímá pacienty s de novo myelodysplastického syndromu a sekundárních myelodysplastického syndromu. Pro více konkrétních výsledků, upřesnění vyhledávání pomocí dalších vyhledávací funkce, jako je například umístění procesu, typu léčby, nebo název léku. Obecné informace o klinických studiích je k dispozici na webových stránkách NCI.
Dříve ošetřené myelodysplastických syndromů
Léčba dříve léčených myelodysplastického syndromu mohou zahrnovat následující:
High-chemoterapie s transplantací kmenových buněk za použití kmenových buněk od dárce.
Chemoterapie se azacitidin nebo decitabinem.
Podpůrná péče s transfusiontherapy, léčbu růstovým faktorem, a / nebo farmakoterapie.
Klinická studie o nízké dávky chemoterapie s transplantací kmenových buněk pomocí kmenových buněk od dárce.
Klinická studie nové lékové terapie.
Klinická studie z kombinace léčby.
Klinická studie o léčbu růstovým faktorem.
Zkontrolujte, zda v USA klinických studií z NCI je PDQ rakovině klinických hodnoceních registru, které jsou nyní přijímá pacienty s dříve léčených myelodysplastického syndromu. Pro více konkrétních výsledků, upřesnění vyhledávání pomocí dalších vyhledávací funkce, jako je například umístění procesu, typu léčby, nebo název léku. Obecné informace o klinických studiích je k dispozici na webových stránkách NCI.
Chcete-li se dozvědět více o myelodysplastického syndromu
Další informace z National Cancer Institute o myelodysplastického syndromu, viz následující:
Myeloproliferativní poruchy Úvodní stránka
Pochopení Series rakoviny: kmenových buněk Transplantace
Transplantace kostní dřeně a periferních kmenových buněk Transplantace: Otázky a odpovědi
Pasivní kouření: Otázky a odpovědi
Pro obecné informace o rakovině a dalších zdrojů z National Cancer Institute, viz následující:
Co potřebujete vědět o rakovině ™ - přehled
Pochopení Series Rakovina: Rakovina
Staging: Otázky a odpovědi
Chemoterapie a Vy: podpora lidí s rakovinou
Radiační terapie a vy: podpora lidí s rakovinou
Jak se vyrovnat s rakovinou: Podpůrná a paliativní péče
Knihovna Rak
Informace pro oběti / pečovatelé / advokátů
Získejte více informací z NCI
Volejte 1-800-4-rakovinou
Pro více informací, obyvatelé USA mohou volat National Cancer Institute je (NCI je) Rakovina informační služba Toll-free na 1-800-4-Rakovina (1-800-422-6237) Pondělí až pátek od 09:00 do 04:30 Rakovina pm vyškolený Informační specialista je k dispozici odpovědět na vaše otázky.
Chat on-line
NCI je LiveHelp ® online chat služba poskytuje uživatelům internetu možnost chatovat online s informačním specialistou. Služba je k dispozici od 09:00 do 23:00 východního času, od pondělí do pátku. Informační specialisté mohou pomoci uživatelům internetu najít informace na webových stránkách NCI a odpovědět na otázky týkající se rakoviny.
Napište nám
Pro více informací z NCI, prosím, napište na tuto adresu:
NCI Veřejné Dotazy společnosti
Suite 3036A
6116 Executive Boulevard, MSC8322
Bethesda, MD 20892-8322
Vyhledávání na webových stránkách NCI
Web NCI poskytuje on-line přístup k informacím o rakovině, klinických studií a dalších webových stránek a organizací, které nabízejí podporu a zdroje pro pacienty s nádorovým onemocněním a jejich rodiny. Pro rychlé hledání použijte vyhledávací pole v pravém horním rohu každé webové stránky. Výsledky pro širokou škálu vyhledávacích termínů bude obsahovat seznam "Nejlepší sázky", redakčně vybraných webových stránkách, které jsou nejvíce úzce souvisí s hledaným výrazem vstoupil.
Existuje také mnoho dalších míst, jak získat materiály a informace o léčbě a službách rakoviny. Nemocnice ve vaší oblasti může mít informace o místní a regionální orgány, které mají informace o financích, a dostat se z léčby, v péči doma, a zabývají se problémy související s léčbou rakoviny.
Najít publikace
NCI má brožury a jiné materiály pro pacienty, zdravotníky a veřejností. Tyto publikace diskutovat typů rakoviny, metody léčby rakoviny, vyrovnat se s rakovinou, a klinických studií. Některé publikace poskytuje informace o testech na rakovinu, rakovina příčiny a prevence, statistiky rakovinou a výzkumné činnosti NCI. NCI materiály o těchto a dalších tématech lze objednat on-line, nebo vytisknout přímo z NCI Publikace Locator. Tyto materiály mohou být také objednat telefonicky z Cancer informační služby bezplatné na 1-800-4-karcinomu (1-800-422-6237).
Změny tohoto shrnutí (08/14/2008)
V PDQcancer informační přehledy jsou pravidelně revidovány a aktualizovány tak k dispozici nové informace. Tato část popisuje nejnovější změny provedené v tomto souhrnu k výše uvedenému datu.
Změny byly provedeny do tohoto souhrnu se shodují-li se na zdravotní profesionální verzi.
O PDQ
PDQ je komplexní databáze k dispozici rakovina na webových stránkách NCI je.
PDQ je National Cancer Institute (NCI je) komplexní informace o rakovině databáze. Většina informací obsažených v PDQ je k dispozici on-line na webových stránkách NCI je. PDQ je poskytován jako služba NCI. NCI je součástí National Institutes of Health, ohniska federální vlády pro biomedicínský výzkum.
PDQ obsahuje rakovinové informační souhrny.
Databáze PDQ obsahuje shrnutí nejnovějších zveřejněných informací o prevenci rakoviny, detekce, genetiky, léčby, podpůrnou péči a doplňkové a alternativní medicíny. Většina shrnutí je k dispozici ve dvou verzích. Zdraví profesionální verze se poskytují podrobné informace napsané v odborném jazyce. Verze pacientů jsou psány v snadný-k-rozumět, netechnické jazyka. Obě verze poskytovat aktuální a přesné informace o rakovině.
PDQ informace rakovina přehledy jsou vyvinuty odborníky na rakovinu a pravidelně přezkoumávána.
Redakční rady složené z odborníků v oblasti onkologie a příbuzných oborech jsou odpovědné za psaní a udržování informačních rakovina shrnutí. Přehledy jsou pravidelně revidovány a byly provedeny změny jako nové informace k dispozici. Datum na každém shrnutí ("Datum poslední změny") označuje čas poslední změny.
PDQ také obsahuje informace o klinických studiích.
Klinická studie je studie odpovědět na vědecké otázky, například zda se jedna léčba je lepší než jiný. Zkoušky jsou založeny na minulých studií a co se naučil v laboratoři. Každý zkušební odpovídá určité vědecké otázky s cílem nalézt nové a lepší způsoby, jak pomoci pacientům s rakovinou. Během klinických studií léčby, informace jsou shromažďovány informace o účincích nové léčby a jak dobře to funguje. Pokud klinické studie ukazují, že nová léčba je lepší než jedna v současné době používají, může se nová léčba "standard". Pacienti mohou chtít přemýšlet o účasti v klinické studii. Některé klinické studie jsou přístupné pouze pro pacienty, kteří začali léčbu.
Výpis z klinických studií jsou uvedeny v PDQ a jsou k dispozici on-line na webových stránkách NCI je. Popisy testů jsou k dispozici ve zdravotnických pracovníků a pacientů verzí. Mnozí lékaři s rakovinou, kteří se zúčastnili klinických studií, jsou rovněž uvedeny v PDQ. Pro více informací volejte Rak informační služba 1-800-4-Rakovina (1-800-422-6237).

