Články o vysoké hladiny cholesterolu se zmenšuje na nízké hučení v roce 2009 jako další zdravotní témata chytit titulky. Ale hladina cholesterolu v krvi a její role při onemocnění srdce a mozkové mrtvice ještě příkaz pozornost v lékařských kruzích. I přes pokles počtu úmrtí v důsledku infarktu myokardu, kardiovaskulární onemocnění stále zabíjí více lidí než onemocnění rakovinou a je č. 1 příčinou úmrtí a invalidity v Evropě. Jeden z každých šest osob ve věku 20 let nebo starší má vysokou hladinu cholesterolu a je zvýšené riziko srdečních onemocnění, protože to. To je špatná zpráva.
Dobrou zprávou je, že hrozba kardiovaskulární choroby by mohl být snížen na polovinu kombinací účinných veřejného zdraví úsilí a samostatné akci ke snížení hlavních rizikových faktorů, jako je vysoká hladina cholesterolu a diabetes mellitus 2. typu.
Výběr zdravé stravy a pravidelné cvičení jsou jedním z nejúčinnějších zbraní v boji proti vysoké hladině cholesterolu. Takže jsou cholesterol snižující léky známé jako statiny, což mnoho lidí si udržet hladinu cholesterolu pod kontrolou. Ale statiny nejsou všelékem. Nemají práci pro každého, a někteří lidé nemohou tolerovat je. Ostatní lidé mají infarkty, i když oni berou léky.
V roce 2009, hledání alternativních, genetické a doplňkových terapií je v plném proudu, a bude i nadále řídit léčbu v následujících letech. V mezidobí, existují zdroje, které můžete použít, aby zjistili, zda vaše hladina cholesterolu je ve zdravém rozsahu, a to, co můžete udělat, když nejste. Národní Cholesterol Education Program (NCEP) pokyny (viz "cholesterolu v těle") jsou dobrým místem pro začátek. Tak to je zpráva.
Na těchto stránkách najdete informace o tom, co vaše hladina cholesterolu by měla být a nejlepší způsoby, jak uvést do souladu s normami v roce 2009. Dozvíte se o cholesterolu testy, které přesahují standardní kontrole tuků, vědecké poznatky o Vytorin, Zetia, a další léky, znaménka plus podrobnosti o zacházení založené na nejnovějších vědeckých poznatcích 2009. Vysoká hladina cholesterolu je rizikovým faktorem, můžete s tím něco udělat. Tato zpráva vám může pomoci chránit své zdraví a činit informovaná rozhodnutí o tom, co dělat a jak to dělat.
Cholesterol v těle
Cholesterol patří do třídy sloučenin známých jako lipidů nebo tuků. Pokud se koná unci cholesterolu v ruce, měli byste vidět bělavý-žlutý voskový prášek, který se podobá velmi jemné stěry z svíčku. Pro lidi a jiná zvířata, jsou podle potřeby jako světlo a vzduch cholesterol a další tuky. Naše tělo potřebuje, aby přežil. Cholesterol je hlavní složkou buněčných membrán a struktur, druh stavebního bloku tělesných tkání. Některé žlázy použít k výrobě kortikosteroidy a hormony včetně testosteronu a estrogenu. Pomáhá játra, aby se žlučové kyseliny, které potřebujeme na trávení a absorpci tuků, a to je důležitý prekurzor vitaminu D.
Ve skutečnosti, cholesterol je tak důležité, vaše tělo dělá asi 75% z toho na jeho vlastní. Ty poskytují zbytek z potravin, které jíte. Odborníci na výživu používat slova "Dietní cholesterol" rozlišovat druh, které konzumují od druhu vaše tělo produkuje. Pokud jste dospělý, který jí pouze 200 až 300 miligramů (mg) cholesterolu denně (jeden vaječný žloutek má asi 200 mg), vaše tělo bude dělat dalších 800 mg denně, většina z nich v játrech a některé v střevo. Takže i když jste byli schopni eliminovat každý sousto cholesterolu z vaší stravy, vaše játra by tak, aby splňovaly potřeby vašeho těla, sestavování jej z takových surovin, jako jsou tuky, cukry nebo proteiny.
Všechny ty burgery
Co se děje v není všechno vyjde. Roky jíst tučná jídla, jako jsou high-tuku masa, sýrů a pečiva řádek tepny s cholesterolem naložené plaketu - srdeční infarkt nebo cévní mozková příhoda dojde. |
HDL, LDL, a další lipidové částice
Váš krevní oběh zajišťuje stálý přísun cholesterolu a dalších lipidů do buněk v celém těle. Tento proces není jednoduchý. Lipidy a krev jsou jako olej a voda, které nejdou dohromady. Pokud vaše játra nebo střeva prostě dumpingové tuků do krve, by se ztuhnout do nepoužitelných kapiček.
Chcete-li získat tento problém vyřešit, tělo balíčky tuk do nepatrných částic bílkovin, které se vztahuje, které se snadno míchat s průtokem krve (viz obrázek 1). Tyto malé částice, tzv. lipoproteinů ("lipid" a "protein"), transport cholesterolu a triglyceridů, dvě sloučeniny nezbytné pro buněčné struktury, na celém těle.
Lipoproteiny -, které přicházejí v různých typů, velikostí a tvarů - provádět širokou škálu funkcí. Velmi velké částice zvané chylomikronů nese především triglyceridy (TG), nebo tuky. Velmi-low-density lipoprotein (VLDL) částice dodávky volné mastné kyseliny do tkání a také dopravní tuků. VLDL lipoproteiny proměnit lipoproteiny o nízké hustotě (LDL), zdroj "špatného" cholesterolu v krvi. Chylomikronů, VLDL a LDL všichni nesou protein apolipoprotein B (apoB). Dva další apolipoproteiny, tzv. apoA1 a apoA2, cestovat s HDL, "dobrého" cholesterolu. Někdy se to použít jako náhradní opatření HDL.
Jak už jejich názvy napovídají, že různé druhy lipoproteinů mají různé hustoty. Chylomikronů jsou největší a nejméně husté, HDL částice, nejmenší a nejhustší. Čím vyšší je poměr tuku na proteiny, tím nižší je hustota lipoprotein částice - to znamená, že více tuku znamená nižší hustotu. Každý typ částice zahrnuje spektrum lipoproteinů, které se liší v hustotě a příslušných podílů lipidů a bílkovin.
Číslo, které jste obdrželi od cholesterolu zkoušky, volal své "celkový" cholesterolu, měří hladinu cholesterolu v krvi všech různých částic dohromady. Je důležité si uvědomit, že celková hladina cholesterolu zahrnuje jak "špatné" LDL částice, které přinášejí cholesterol do tkání, jako jsou stěny tepny, stejně jako "dobrý" HDL částice, které se odstraňují, a vracejí ji do jater na vylučování. Vzhledem k tomu, že většina lidí provádět asi 70% jejich celkového cholesterolu v LDL částicích, celkové vyšetření hladiny cholesterolu je poměrně dobrým ukazatelem ischemické choroby srdeční. Ale jiní lidé nosit více cholesterolu v HDL částicích. Pro ně je celkový údaj není smysluplné. Obecně platí, že musíte vědět, jak velkou část svého cholesterolu je HDL a kolik je LDL, protože toto rozdělení určuje riziko srdečních onemocnění.
Pokud jde o onemocnění srdce, nejdůležitější jsou lipoproteiny HDL, LDL, VLDL a. Další důležité lipidy jsou triglyceridy a lipoproteinů se střední hustotou, nebo IDLs (zbytky VLDL, které se zapínají na LDL). Rovněž důležitá je měřítkem kombinace LDL + VLDL IDL + s názvem "non-HDL cholesterol" (viz "Non-HDL cholesterolu"). Mnoho faktorů přispívá k ateroskleróze (nebo kornatění tepen), ale zvýšená hladina cholesterolu jsou jádrem jejího zahájení a průběh. Jsou také klíčovými hráči ve svých klinických následků - srdeční infarkt, cévní mozková příhoda, onemocnění periferních cév, a selhání srdce.
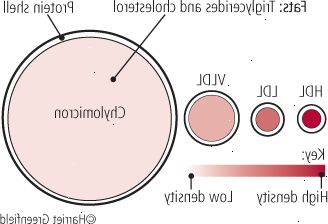
Obrázek 1: částice příběh
Čtyři druhy částic s obsahem tuku, známých jako lipoproteiny cirkulují v krevním řečišti. Nejmenší a nejhustší jsou lipoproteiny s vysokou hustotou (HDL, vlevo), které obsahují více bílkovin než tuků (cholesterolu a triglyceridů). Největší a nejmenší částice, hustota jsou chylomikronů (zcela vpravo), které obsahují více tuku (převážně triglyceridy). |
Z potravin cholesterolu
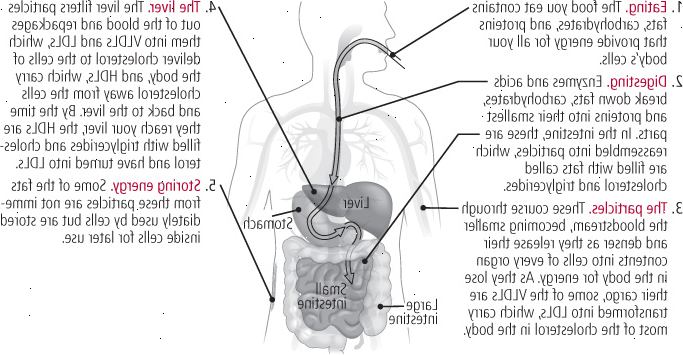
Jak jíte, vaše střeva absorbuje tuk z potravy. Střevní enzymy rychle odstranit dlouhé a složité molekuly tuku do jejich jednotlivých mastných kyselin, opět složit je do nových molekul triglyceridů, a to balení - spolu s malým množstvím cholesterolu - do chylomikronů (viz obrázek 2). Množství částic bohatých na triglyceridy v krvi se zvyšuje po dobu několika hodin po jídle, neboť střeva uvolňuje příval chylomikronů naplněné triglyceridů. To je důvod, proč jste požádáni, aby rychle, než jdou na test hladiny cholesterolu, které měří různé lipidy v krvi. Pokud tak neučiníte, množství triglyceridů se objeví vyšší, než je obvyklé, což pokřivuje hodnoty ostatních lipidů stejně (viz "cholesterol test," pro více informací o testování cholesterolu).
Ve stejné době, dietní sacharidy a proteiny, které jsou absorbovány ze střeva předat do jater, která konvertuje na triglyceridy molekuly, balíky je s bílkovinami zvanými apolipoproteiny a cholesterol, a uvolní výsledné VLDLs do krevního řečiště (viz obr. 3). Jak chylomikronů a VLDLs samozřejmě po celém těle, které dočasně držet na stěnách krevních cév ve svalové tkáni, která potřebuje energii, nebo v tukové tkáni (tukové tkáně), který ukládá energii. Enzymy přijít a odstranit většinu jejich zatížení triglyceridů molekul, které jsou pak přepravovány uvnitř svalových a tukových buněk. Jak triglyceridů je vypuštěn z částic chylomikronů a VLDL, ochranné bílkovinné vrstvy částic "jsou předělaný a překonfigurovat, v podstatě dává jim novou adresu štítek, který lze číst pomocí funkce jater nebo jiných tkání, které zabírají lipoproteiny.
Obrázek 2: jak potraviny se cholesterol
|
Vytvoření LDL
Oba chylomikronů a VLDLs stát menší a hustší, jak se vzdát své nízké hustotě mastné náklad. Nakonec, vše, co zůstává, je obalový materiál - bílkoviny a cholesterol - a zlomek původní triglyceridů. Játra filtry chylomicron zbytky ze systému a recykluje své složky. Nicméně, mnoho z triglyceridů, ochuzený VLDL (IDLs) vést v oběhu a podrobeny další modifikaci jejich lipidu a proteinu. V průběhu doby, IDL se LDL cholesterol.
Prakticky všechny buňky v těle může mít a používat LDL jejich individuálních potřeb cholesterolu v krvi, ale tam jsou obvykle více LDL částice v oběhu v jednom okamžiku, než vaše tělo může použít. Vaše játra čistí přebytek z krve a používá ji, aby se více žlučových kyselin nebo nové lipoproteiny. Ale v případě, že játra nemůže držet krok s dodávkou LDL, mohou částice skončit v nesprávných místech - typicky v cévách.
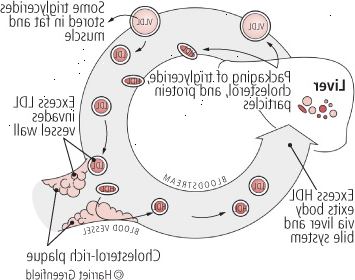
Obrázek 3: dávat a brát: cholesterolu v krvi
Játra uvolní tuk-naložené VLDLs do krevního řečiště. VLDLs poslat některé ze svých tukových triglyceridů do svalů v těle a tukových tkání a VLDLs stát cholesterolu bohaté LDL. Tělo potřebuje LDL pro mnoho funkcí, ale často se stává, že jsou více než LDL potřeby těla. Je-li tomu tak, jsou uloženy ve sliznici krevních cév ve formě cholesterolu bohaté plaku, který může způsobit onemocnění srdce. HDL jsou popeláři, nabírání na hladinu cholesterolu a nést ho zpět do jater k likvidaci. |
Úloha HDL
HDL cholesterol vychytává z krve a cévní stěny, a bere do jater k likvidaci (viz obrázek 3). V této roli, chrání proti infarktu, mrtvice a aterosklerózy. Vědci se domnívají, že to může také chránit tím, že sníží počet bílých krvinek, které začínají na zánětlivý proces, který vede k srdeční blokování plaku. Podle přehledu studií, více HDL máte, snížit riziko cévní mozkové příhody nebo krční tepny zúžení.
Pokud se Vaše hladina HDL jsou na nízké straně, existuje řada způsobů, jak - od pravidelného cvičení na léky - pro jejich zvednutí. Niacin a fibráty, například, může zvýšit hladinu HDL cholesterolu.
Non-HDL cholesterol
Zatímco LDL cholesterol je již dlouho předmětem úsilí o snižování cholesterolu, vědci identifikovali několik dalších lipoproteiny, včetně VLDL a IDL, které mohou také ovlivnit vaše kardiovaskulární zdraví. Non-HDL cholesterol se vztahuje na všechny ostatní, než HDL cholesterolu - to znamená, že součet vašeho LDL, VLDL, IDL a hladiny cholesterolu. Můžete si najít non-HDL hladiny odečtením HDL z vašeho celkového cholesterolu čtení. Odborníci naznačují, že non-HDL hladiny může být stejně dobrý jako, nebo dokonce lepší, než vaše LDL cholesterolu pro predikci onemocnění srdce nebo aterosklerózy. Pokud máte normální LDL, ale vysoké hladiny triglyceridů, odborníci doporučují stanovení hladiny non-HDL pro možnou léčbu.
Non-HDL cholesterol cestuje s částicemi apoB obsahem, které způsobují nahromadění plaku v tepnách. Tyto částice, které lze snadno identifikovat, může být důležitým cílem v oblasti primární prevence a léčby u pacientů s dalšími rizikovými faktory.
Rychlé skutečnostMezi lidmi přežívajících první infarkt, 18% mužů a 35% žen bude mít druhý infarkt do šesti let. |
Triglyceridy
Dobré tuky, špatné tuky, a v-mezi tuky mají jednu věc společnou: všichni obsahují triglyceridy. Triglyceridů se skládá ze tří mastných kyselin řetězců vázaných na páteř s názvem glycerol. Množství triglyceridů v krvi stoupá a klesá po celý den. Po tučného jídla, může triglyceridy být tak bohatá, že darovat krev mléčný nádech. Během několika hodin, jsou to většinou vyklizen.
Triglyceridy jsou považovány za nezávislý rizikový faktor pro kardiovaskulární onemocnění. Lidé s vysokou úrovní mají tendenci být obézní a mají cukrovku 2. typu, inzulínová rezistence (neschopnost svaly zabírají glukózu účinně v reakci na inzulín), a další rizikové faktory. S jak vysoké hladiny triglyceridů a nízkou hladinu HDL vám dává na zvláště vysoké riziko.
Výzkum ukazuje, že poměr triglyceridů k HDL cholesterolu (TG / HDL) je významný prediktor rozsáhlé ischemické choroby srdeční. Poměr závisí na rovnováze mezi těmito dvěma, stejně jako léčba. Pokyny říkají, je žádoucí TG / HDL cholesterolu je nižší než 3,5.
Lékaři tradičně testování triglyceridů po celonočním lačnění, takže výsledky nejsou shozen tím, co jste právě snědli. Nicméně, dvě zprávy v The věstníku Evropské lékařské asociace naznačují, že testování na triglyceridy dvě-čtyřihodiny po jídle nabízí lepší rozchod jejich vlivu na srdeční choroby. Tato praxe však není široce používán, protože testování hladin LDL současně vyžaduje celonočním hladovění.
Spojení cholesterol
Cholesterol byl první podezřelý hrát roli v rozvoji onemocnění srdce více než před sto lety, když vědci zjistili, tuk-jako substance v ucpaných věnčitých tepen lidí, kteří zemřeli na srdeční infarkty. Brzy vyšetřovatelé věří, že některé látky v živočišných bílkovin vede k nahromadění tukové uvnitř tepen, i když tato teorie byla zastíněna objevem 1912, že cholesterol samo o sobě může způsobit tepny ucpané s mastnými kusech, nebo léze.
Přibližně ve stejné době, na památku Framingham Heart Study, která začala po dlouhodobé kardiovaskulární zdraví více než 5000 mužů a žen v jednom městečku v Massachusetts, se také zaměřila pozornost na cholesterol. V roce 1966, první výsledky ukázaly, že účastníci, jejichž celková hladina cholesterolu v krvi hladina trumfl 240 miligramů na decilitr (mg / dl) byla větší pravděpodobnost vzniku srdečních onemocnění než ti s nižší hladinou cholesterolu, všechny ostatní faktory jsou stejné.
V časných 1990, několik velkých studií pětileté ukázaly, že použití statinů - třída cholesterol snižující léky, které v roce 2009 obsahuje lovastatin (Mevacor), pravastatin (Pravachol), simvastatin (Zocor), atorvastatin (Lipitor), fluvastatin (Lescol), rosuvastatin (Crestor) a jejich generické verze - by mohlo snížit úmrtí a postižení na kardiovaskulární choroby o 30%, a to především tím, že sníží hladinu LDL cholesterolu. Ale vysoký cholesterol není jen - nebo, možná, i nejdůležitější - příčinou onemocnění srdce (viz "Co způsobuje srdeční choroby"), a jednou ateroskleróza začíná, ještě nižší hladiny LDL nemusí stačit k zastavení její progrese. V roce 2009, výzkumníci se snaží kombinace, alternativní nebo doplňkové terapie, jako je použití statinů s protizánětlivými látkami nebo imunoterapie. Nakonec, bude slib genové terapie a nových léčebných cílů je přinesen k medvědovi.
Rychlé skutečnostHladiny cholesterolu se měří z hlediska miligramů na decilitr (mg / dl) nebo tisícin gramu na každou desetinu litru. Hodnota 240 mg / dl je ekvivalent rozpouštění o špetku cholesterolu - o třetinu unce - v galon vody. |
Úloha stravy
Oba genetické a environmentální faktory přispívají k rozvoji kardiovaskulárních onemocnění, ale přesvědčivé důkazy naznačují, že strava může být mocným spojencem v boji proti němu. To platí zejména, pokud jste zatížení na ovoce, zeleninu, ryby a celozrnné výrobky, a snížit na nezdravé tuky nacházejí většinou v živočišných produktech a komerčních pečiva.
Ne všechny tuky jsou stvořeni sobě rovni. Nasycené tuky (v mase, v celku, mléčné výrobky a vejce), zvýšení celkového cholesterolu a LDL cholesterolu, zatímco nenasycené tuky snižují. Trans tuky, uměle vytvořené částečně hydrogenovaných olejů, které se často nacházejí v margarínu a komerčních pečiva, jsou zvláště nebezpečné a výrobci potravin a restaurace v roce 2009 reagují tím, že odstraní trans-tuků z jejich produktů. I když to může být obtížné, téměř nemožné odstranit všechny nezdravé tuky z vaší stravy, přiměřené cílem je nahradit nenasycené tuky na nasycené a trans-tuků, kde je to možné. Je to také dobrý nápad, aby se vařit jídla s použitím mono-nebo polynenasycené tuky, jako jsou rostlinné oleje a oleje z ořechů, spíše než živočišné tuky a částečně hydrogenované tuky, takový jako ti nalezený v másle, sádle, margarín a zkrácení. Zkontrolujte štítky, protože mnoho verzí margarín a zkrácení odstranila trans-tuky.
Někdy dokonce i nejzdravější strava nemůže zahnat vysoký cholesterol. Někteří lidé jsou geneticky náchylní k mají vysokou hladinu cholesterolu v krvi, bez ohledu na množství cholesterolu a druhu tuku, které konzumují. Pro většinu lidí, i když hladiny cholesterolu v krvi, jsou úzce vázány na množství nezdravých tuků v jejich jídle.
Tabulka 1: c-reaktivního proteinu a srdeční riziko | |
Úroveň rizika | hsCRP skóre |
Nízké riziko | pod 1 mg / l |
Průměrné riziko | 1-3 mg / L |
Vysoké riziko | nad 3 mg / l |
Role zánětu
Zánět je nezbytnou součástí obranného systému těla. Pomáhá chránit před bakteriemi, viry a jinými cizími nájezdníky, odstranění nečistot a opravit poškozené tkáně. Ale může to být také jako přátelského ohně. Zánět zahájí proces plaku nahromadění v tepnách, pořád to jde, a ovlivňuje tvorbu tepen blokování sraženin, hlavní příčinou srdečního infarktu a mnoho úderů.
Ateroskleróza, nebo kornatění tepen, je porucha zánětu a imunity, jakož i onemocnění akumulace lipidů. Vědci zjistili, že některé látky, známé jako biomarkery, jako je C-reaktivní protein (CRP), jsou zvýšeny na roky, než první infarkt. Důkazy naznačují, že vysoká hladina CRP nezpůsobují aterosklerózy, ale oni ukazují na přítomnost kardiovaskulárních zánětu. CRP se nejlépe měří pomocí testu s vysokou citlivostí s názvem hsCRP. Když interpretovat v kontextu jiných rizikových faktorů, hsCRP skóre pod 1 miligram na litr (mg / L) indikují nižší riziko pro budoucí srdeční infarkt nebo cévní mozková příhoda, skóre 1 až 3 udává průměrné riziko, a zároveň větší než 3 indikuje vyšší riziko (viz tabulka 1).
Jednotlivé hsCRP skóre se mohou značně lišit od jedné osoby na druhou. Vaše geny hrají roli, možná až o 20% až 40%. Takže se životního prostředí a faktory životního stylu, jako je kouření, pití alkoholu, stravě a cvičení. Ovládání těchto faktory životního stylu, má zásadní význam pro snížení hladiny CRP a riziko.
Kromě toho, statin terapie - což snižuje kardiovaskulární riziko do značné míry tím, že sníží hladinu LDL - může také fungovat snižuje zánět. Například studie s názvem JUPITER testován široce používaný statin, Crestor, proti placebu v téměř 18.000 zdánlivě zdravých lidí s normální hladinou cholesterolu, ale vysoce hsCRP skóre. Crestor snížení LDL cholesterolu, jak se očekávalo, ale i snížení hladiny CRP. Muži ve studii byli ve věku 50 a starší, a ženy byly ve věku 60 a starší, tak muži a ženy v těchto věkových skupinách by měla zvážit, že jejich hladina CRP testováno a projednat se svým lékařem, zda chcete použít Crestor nebo jiné statiny, i když jejich hladiny LDL cholesterolu je normální. Lékaři jsou však dosud přesvědčen o tom, že každý jinak zdravý člověk by měl spěchat, aby se tento lék, pokud jejich hsCRP skóre je vyšší než 1.
V roce 2009, zůstává mnoho otázek. Například, to Crestor snížit zánět samostatně, nebo dělal snižuje zánět, protože LDL cholesterol klesl? Ve skutečnosti, studie JUPITER nedává odpověď na otázku, zda přímo léčbě zánětu je životaschopný přístup k prevenci ischemické choroby srdeční. Nicméně, pokyny pro primární prevenci kardiovaskulárních onemocnění pravděpodobně bude přehodnocena na základě závěrů studie. Někteří lékaři jsou již změny, které se testování CRP a když předepsat statiny.
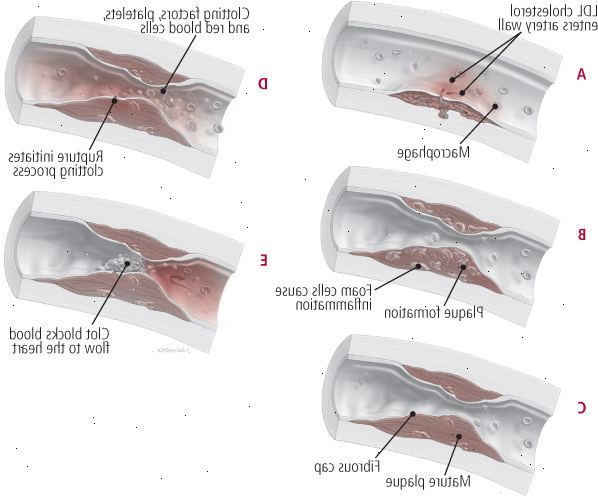
Obrázek 4: vnitřní stěny krevních cév
Cholesterol není jen vybudovat na povrchu tepny. Místo toho, LDL cholesterolu naložené ve skutečnosti napadnout stěnu tepny. Další, imunitní buňky zvané makrofágy zahájit obranu, náročné LDL (A). Tyto makrofágy oteklé stát pěnové buňky produkující mastné plaku pruhy a zánět v arteriální stěny (B). Vláknitá čepice se vyvíjí jako plaku zraje (C). Na nějakém místě, může stěny tepny prasknutí (D), což způsobuje krevní sraženiny tvoří v tepně (E), což může vést k infarktu nebo mrtvici. |
Od cholesterolu na krizi
Jak se cholesterol cestování v krvi způsobit srdeční infarkt nebo cévní mozková příhoda? V roce 2009, důkazy svědčí o tom, že kaskáda událostí začíná pronikání LDL cholesterolu do výstelky cévní stěny - akce následuje dlouhodobé zánětlivé odpovědi, že v době, změní mastné šmouhy na lézí na něž se vztahuje s vláknitou plaku. Kroky hrát takto.
1.. LDL proniká stěnou tepny
Nahromadění tukové usazeniny ve stěnách tepen začíná s přebytkem LDL cholesterolu. Když je příliš mnoho v krevním řečišti, některé z nich se drží na vnitřní povrch tepen (viz obrázek 4). Kouření, obezita, vysoký krevní tlak, diabetes, a další rizikové faktory mohou způsobit, slabá místa v výstelce tepen, což LDL cholesterol proniknout. Čím vyšší je hladina LDL, tím více LDL částice našly cestu do cévní stěny.
2. Začíná zánětlivou reakcí
Při LDL cholesterol proniká stěnou tepny, spouští zánětlivou nebo imunitní odpověď. Vaše tělo rozpozná cizí látky (LDL v tomto případě), a mobilizuje síly (bílé krvinky a imunitní systém bílkoviny) na obranu proti němu. LDL infiltrace čerpá jednu skupinu bílých krvinek, monocytů, do této oblasti. Oni produkují cytokiny, imunitní systém posly, které přitahují další monocyty. Po dobu asi osmi hodin, monocyty a značně rozšířit, aby granule v sobě. Ty jsou vyplněny s enzymy a jinými látkami, které pomáhají trávit bakterie a jiné cizí buňky. Zvětšené monocyty s granulemi se nazývají makrofágy.
3. Zánětlivé cyklus pokračuje
Makrofágy pobyt v tkáních stěny tepny a uklízet bakterií, cizorodých buněk a poškozených a odumřelých buněk. Pomáhají také jiné třídy bílých krvinek identifikaci mikroorganismů a dalších cizorodých látek. Vzhledem k tomu, makrofágy spolknout LDL cholesterolu, se stávají hltal s cholesterolem. V tomto bodě se nazývají pěnové buňky, protože LDL cholesterol je buňky vypadají pěnu. Pěnové buňky, naopak, vytvořit tukové proužky - prekurzory více nebezpečných lézí.
Jak LDL cholesterol pokračuje vstoupit do stěny tepny, více monocyty a makrofágy sledovat a další pěnové buňky tvoří. Nakonec, hromadění cholesterolu v přetížené makrofágů zabije ji, a všechny cholesterolu v buňce je propuštěn do stěny tepny, spolu s mnoha jinými zánětlivými látkami. To urychluje vývoj aterosklerózy.
4. Plaque formy a ruptury
V průběhu doby, mastné skvrny na sliznici tepen proměnit aterosklerotických hrudky tzv. léze. K utěsnění léze, tělo signalizuje cévní stěny na jejich pokrytí s vláknitým materiálem. Nakonec, čepice, nebo deska, tvoří přes zanícené oblasti. Tato situace může nastat kdekoli v těle. Nicméně, v případě, že tepna je ten, který napájí srdeční sval (věnčité tepny), deska může snížit průtok krve do části srdce.
Plaketa zdaňuje srdce, ale samo o sobě, to nezpůsobí srdeční infarkt. Srdeční záchvat obvykle dochází, když plaketa protrhne. Plaque vklady hemží cholesterolu a zánětlivých buněk (zejména makrofágy a ostatní imunitní buňky zvané T-lymfocyty). Čím více zánětlivé buňky a cholesterol, a tenčí kryt, který je pokrývá, tím více nestabilní plaku, a tím větší je pravděpodobnost, že je k prasknutí.
5. Sraženina způsobí srdeční infarkt nebo cévní mozkovou příhodu
Po plaku vkladů protrhne, krev prosakuje do vnitřní vrstvy stěny tepny. Tato událost spouští uvolňování koagulačních faktorů, stejně jako řez prstu ano. Malé srážení částic zvaných destičky jsou běžně aktivováno na rány míst a hrají klíčovou roli při srážení krve a hojení.
Když sraženina, nebo trombus, tvoří v koronární tepny, dále omezuje průtok krve k srdci. Zbavený krve a kyslíku, část srdečního svalu, která je závislá na blokované tepny začíná umírat. Lékaři nazývají tento proces infarkt. Podobný proces v mozku způsobuje mozkovou mrtvici.
Co způsobuje onemocnění srdce?
I když se tato zpráva zaměřuje na cholesterol, mějte na paměti, že vysoká hladina cholesterolu není jediným přispěvatelem ke vzniku srdečních onemocnění nebo pouze vlastnost, která předpovídá riziko jednotlivce rozvíjet ji.
Metabolický syndromPříznaky metabolického syndromu Osoba s metabolickým syndromem má tři nebo více z následujících akcí:
Metabolický syndrom je seskupování kardiovaskulárních rizikových faktorů, které urychlují průběh kardiovaskulárních onemocnění. U lidí s touto poruchou, hladiny cukru v krvi zůstane vysoká po jídle nebo svačině místo pádu na základní úrovni, jako to dělají ve většině lidí. Slinivka, snímací stále zvýšené hladiny glukózy v krvi, i nadále čerpat z inzulínu (hormonu, který signalizuje buňky zabírají glukózu z krevního řečiště). Konstantní vysoká hladina inzulínu a krevního cukru, které byly spojeny s mnoha škodlivými změnami, včetně poškození výstelky tepen v srdci a jinde, zvýšené hladiny triglyceridů, změny v tom, jak jsou ledviny zvládnout soli a krve, krevních sraženin snadněji. Dlouhodobá nadměrná stimulace slinivky břišní může vyčerpat to, tak, že se přestane dodávat dostatečné množství inzulínu. Tato kaskáda událostí je velmi nebezpečné. Poškození cévní stěny, vysoké hladiny triglyceridů a zvýšeným rizikem krevních sraženin může vést k srdečnímu infarktu a mozkové mrtvice. Změny ve schopnosti ledvin "odstranění soli přispívá k vysokému krevnímu tlaku, jinou cestu k onemocnění srdce a mozkové mrtvice. A slábnoucí produkci inzulínu ve slinivce břišní, signalizuje počátek diabetes mellitus 2. typu, což značně zvyšuje riziko srdečního infarktu, cévní mozkové příhody, a poškození nervů, očí a ledvin. Ošetření uvedené v této zprávě může snížit vaše šance na nemoci, které charakterizují metabolického syndromu. Národní Cholesterol Education Program doporučuje, aby metabolický syndrom být léčeno po příslušné kontrole LDL-cholesterolu u pacientů s mnohočetnými rizikovými faktory (viz "Ještě budete potřebovat lékařské ošetření?"). |
Rizikové faktory pro srdeční choroby
Rizikové faktory ovlivňují vaše šance na srdeční záchvat nebo mrtvici v mnoha ohledech. Vysoký krevní tlak klade důraz na stěnách krevních cév. Zvýšená hladina cukru v krvi z cukrovky může dojít k poškození arteriální obložení a destičky, aby lepkavější a více pravděpodobný, že sraženiny. Obezita zvyšuje riziko hypertenze, diabetes mellitus 2. typu, a vysoké hladiny cholesterolu a jiných krevních lipidů, ve všech rizikových faktorů pro srdeční onemocnění.
Pokud jste měl infarkt, bypass, nebo angioplastiku, je to zvláště důležité, abyste svou hladinu cholesterolu pod kontrolou a mají tendenci dalších rizikových faktorů. Ve skutečnosti, pokud máte srdeční onemocnění, nebo jsou ve vysokém nebezpečí pro jeho vývoji, váš cholesterol cílem bude nižší, než je pro lidi s menším rizikem. Můžete použít Framinghamské srdeční záchvat kalkulačky (viz tabulky 3 a 4), aby zjistili, vaše šance na infarkt v průběhu příštích 10 let.
Rizikové faktory, které nemohou být změněny
Tyto rizikové faktory jsou mimo kontrolu jednotlivce:
mít otce nebo bratra, který vyvinula srdeční onemocnění před dosažením věku 55 let, nebo matku nebo sestru, která ji vyvinula před dosažením věku 65
je věk 45 let nebo starší (pro muže) nebo 55 nebo starší (pro ženy)
že muž
že po menopauze žena.
Rizikové faktory lze léčit nebo kontrolní
Můžete podniknout kroky k řešení těchto rizikových faktorů:
hypertenze (s krevní tlak u nebo nad 140/90 mm Hg, nebo pomocí léků kontrolovat váš krevní tlak)
aterosklerotické onemocnění (např. onemocnění periferních tepen, břišní aorty, symptomatické onemocnění krční tepna, nebo renální choroba srdeční)
diabetu 2. typu
vysoké hladiny triglyceridů, LDL cholesterol, nebo obojí (viz tabulka 2)
nízké hladiny HDL cholesterolu (méně než 40 mg / dl u dospělých nebo méně než 35 mg / dl u dětí)
metabolický syndrom, shluk kardiovaskulárních rizikových faktorů
hypertrofie levé komory, nebo zvětšené srdce
s nadváhou (BMI 25 nebo více) nebo obezitou (BMI 30 nebo více).
Životní styl rizikové faktory lze upravovat, měnit nebo
Můžete upravit svůj životní styl, aby se minimalizovalo nebo eliminovat tyto rizikové faktory:
kouření cigaret
fyzická nečinnost
strava s vysokým obsahem nasycených a trans-tuků
chronický stres
Ochranné faktory
Ochranné faktory pomáhají snížit riziko vzniku kardiovaskulárních onemocnění. Kromě léků, zdravé stravování a cvičení patří mezi vaše nejsilnější zbraní proti onemocnění srdce a mozkové mrtvice. Jsou také první linii obrany proti diabetu, obezity, metabolického syndromu a dalších rizikových faktorů.
Cvičení
Pravidelná fyzická aktivita - cokoliv, co dostane vaše tělo do pohybu - zvyšuje hladinu HDL, snižuje hladiny triglyceridů, snižuje krevní tlak, a tonizuje srdce tak, že čerpadla efektivněji. Pokud si sundat pár kilo, všechno lepší. I mírný úbytek hmotnosti 10 liber mohou zlepšit nebo zvrátit kardiovaskulární rizikové faktory. 2.008 pokyny pohybové aktivity pro lidi, doporučuje, aby dospělí dělat dvě a půl hodiny mírné intenzity cvičení týdně. Pokud to zní skličující, zkuste svižné 10-minutové chůze, třikrát denně, pět dní v týdnu. To je dost, aby vám důležité přínosy pro zdraví (viz "Spuštění cvičební program").
Strava
Zdravá strava hraje klíčovou roli v rozvoji a prevenci kardiovaskulárních onemocnění. Pokud vyměníte typickou západní stravu s vysokým obsahem živočišných tuků a zpracované potraviny s jedním, který je s nízkým obsahem nasycených tuků a skládá převážně z ovoce, zeleniny a celozrnných výrobků, můžete snížit riziko srdečního infarktu nebo cévní mozkové příhody o 73%. Analýza 72.113 žen, zjistili, že ti, kteří následovali zdravé stravovací vzorec měl o 28% nižší riziko úmrtí ze všech příčin, než ti s nejméně zdravé stravy.
Zdravé stravování není snadné se tolik pokušení kolem, ale to lze udělat. Oslovte pro vlašské ořechy nebo mandle, místo sýra a sušenky, jablka a pomeranče místo vdolky, zmrzliny, nebo cukrem slazených nápojů. Zdravotní výhody získané těmito změnami, aby byly dobře stojí za námahu.
HDL cholesterol
Odhady ukazují, že každá redukce 4 mg / dl ve vaší HDL cholesterolu zvyšuje riziko koronární choroby srdeční o 10%. V Framingham Heart Study, nízké hladiny HDL byly silnější rizikový faktor pro srdeční onemocnění, než vysoké hladiny LDL.
Čím více "dobrý" cholesterol máte v krvi, snížení rizika infarktu nebo mozkové mrtvice. Studie z Framinghamu a jinde ukazují, že každý bod zvýšení HDL cholesterolu je doprovázen poklesem o 2% až 3%, srdeční rizika útoku. Vědci ze studie známé jako SPARCL také zjistili, že každý 13,7 mg / dl zvýšení HDL cholesterolu snižuje riziko cévní mozkové příhody o 13%.
Někteří lidé se rodí s přirozenou kapacitu pro výrobu zdravé hladiny HDL cholesterolu, ale pokud nejste jeden z nich, existují způsoby, jak kompenzovat. Rozšířené uvolňováním niacin a fibráty, například, účinně nižší hladiny triglyceridů a zvýšení HDL cholesterolu.
Úsilí i nadále najít léky, které zvýší hladinu HDL. Studie fáze III na torcetrapib, druh drogy zvané přenos cholesterol ester protein (CETP) inhibitor, zjistil, že lék zvýšené hladiny HDL, ale nesnížila srdeční infarkt nebo cévní mozkovou příhodu. To by mohlo být, protože droga také zvýšený krevní tlak. Tento výsledek fueled spekulace, že zvýšení HDL cholesterolu nemusí být životaschopné strategie pro rozvoj nových léčebných postupů, ale také prokázat, že konkrétní přístup a konkrétní lék užívaný ke zvýšení HDL cholesterolu jsou kriticky důležité. S jinými inhibitory CETP, které nemají vliv na krevní tlak v klinických studiích, výzkumní pracovníci mohou brzy zjistit, zda léky této třídy mohou pracovat bez nežádoucích vedlejších účinků.
Snížená role pro hormonální terapii
Kardiovaskulární onemocnění je největší zabiják žen, což představuje jednu třetinu všech úmrtí. Ve srovnání s muži, mnoho premenopauzálních žen se zdá být částečně chránit před onemocněním srdce, infarktu a mozkové mrtvice. Jak stárnou, ale jejich riziko se zvyšuje, a nakonec předčí mužů.
Po celá léta, mnoho žen se hormonální terapie nejen k léčbě příznaků menopauzy, ale také, jak je jejich lékaři doporučeno, nižší riziko srdečních onemocnění. Pak v roce 2002, Health Initiative žen zvýšil poplachy o hormonální terapie, kdy se ukázalo, že kombinace estrogen-progestin známý jako Prempro skutečně zvýšené riziko srdečních onemocnění u žen. Od té doby, několik studií bylo zjištěno, že bezpečnost hormonální léčby závisí na věku a době, která uplynula od menopauzy. Data naznačují, že ženy začínají hormonální terapie v okně šest let po vstupu do menopauzy k léčbě příznaků souvisejících nebo snížení rizika osteoporózy a zlomenin.
Rizikové faktory je předmětem šetření,Cesta z laboratorním stole do postele je přinejlepším nejisté, ale je to jediný způsob, jak objevovat nové způsoby, jak testovat pro a předpovídat výskyt srdečních onemocnění a souvisejících onemocnění. Zde jsou některé rizikové faktory, které se mohou obrátit na inovace zítřka. Nealkoholické mastné onemocnění jater. Nealkoholické mastné onemocnění jater (NAFLD) pokrývá široké spektrum poruch, z jater, poškození zánětem k cirhóze. Nejčastější příčinou chronického onemocnění jater, postihuje 20% až 30% z celkové populace a 70% až 80% lidí s diabetem 2. typu. NAFLD, a to zejména v jeho těžších forem, by mohla být spojena s zvýšeným rizikem kardiovaskulárních onemocnění. Různé studie prokázaly, že pacienti NAFLD více diagnostikováno aterosklerózy ve srovnání s pacienty bez onemocnění a že kardiovaskulární onemocnění je druhou nejčastější příčinou úmrtí u pacientů NAFLD. Markery oxidačního stresu. Z 1999-2009, důkazy naznačují, že biomarkery oxidačního stresu mohou naznačovat přítomnost kardiovaskulárních onemocnění. Jedním z příkladů je myeloperoxidáza (MPO), což je enzym přítomný ve značném množství v zánětlivých buňkách, jako jsou makrofágy. Tyto buňky uvolňují MPO do krevního oběhu jako odpověď na zánět nebo infekci. Kromě toho několik dalších biomarkerů oxidativního stresu byly schváleny pro klinické použití, a testy byly vyvinuty s cílem pomoci klinickým lékařům použít pro posouzení kardiovaskulárního rizika. Lipoprotein (a), zkráceně Lp (a), je molekula LDL cholesterolu s extra proteinem připojeným. Vysoké hladiny Lp (a) v krvi, bylo zjištěno, že předvídat kardiovaskulárních onemocnění. Testování Lp (a) není dosud obvyklý způsob předpovídání rizika vzniku srdečních chorob. Úrovně se liší mezi různými etnickými skupinami a je potřeba standardizace. Apolipoprotein B (apo B). Tato látka se nachází v mnoha částicích lipidy nesoucí v krvi, včetně chylomikronů, VLDL, IDL, LDL a Lp (a). Vzhledem k tomu, každá z těchto částic obsahuje jednu molekulu apoB, měření apoB odráží celkový počet těchto částic. Některé studie ukazují, že hladina apo B je lépe předpovědět úmrtí na srdeční choroby než LDL nebo non-HDL. Měření apoB nevyžadují vzorek krve nalačno, a test byl standardizován. Nicméně, v roce 2009, to je ne široce použitý v Evropě. LDL počet částic. Přesnější způsob, jak zjistit, zda je riziko, které představuje LDL cholesterolu může být k měření počtu částic LDL s využitím jaderné technologie magnetické rezonance. Mnohé studie ukazují, že počet LDL částic je lepší ukazatel rizika než hladiny LDL cholesterolu v krvi, nýbrž se měřící technika je dražší než standardní profil lipidů a v roce 2009, není tak široce dostupné. Apolipoprotein M (APOM). Jedná se o protein vyskytuje převážně v HDL částicích. Ačkoli jeho funkce ještě třeba definovat, experimenty na myších naznačují, že APOM pomáhá chránit proti tvorbě plaků v tepnách. Studie u lidí ukázaly, že testování na úrovni APOM by mohly pomoci identifikovat riziko srdečních onemocnění. Je však zapotřebí dalšího výzkumu k ověření tohoto zjištění. Pcsk9. Tento gen pomáhá kontrolovat počet receptorů pro LDL v játrech. Lidé s hyperaktivním PCSK9 genu mají méně LDL receptory, což znamená, že játra nezabírá tolik LDL z krve. Odstranění gen zvyšuje jater je LDL receptory, což snižuje hladiny LDL. Ačkoliv přesný mechanismus působení PCSK9 genu je stále neznámý v roce 2009, mohou léky, které regulují svou činnost brzy další možnost pro snížení hladiny cholesterolu. |
Vážení rizikové faktory
Ne všechny rizikové faktory jsou stvořeni sobě rovni, někteří větší váhu ve výpočtech, které předpovídají kursy dané osoby nemoci nebo smrti. To znamená, že některé volby životního stylu, aby se větší rozdíl než ostatní při snižování vaše šance na rozvoj kardiovaskulárních onemocnění nebo infarkt. Můžete využít významné výhody tím, že mění některé rizikové faktory. Například:
Chůze alespoň dvě hodiny týdně může snížit vaše šance umírá předčasně na kardiovaskulární onemocnění až o 53%.
Pokud přestanete kouřit, Vaše riziko srdečního infarktu klesne na polovinu během jednoho roku.
Udržování zdravé tělesné hmotnosti snižuje riziko srdečních onemocnění o 45%.
Snížením celkového cholesterolu o 10% může snížit riziko infarktu o 20% na 30%.
Jíst asi 3 gramy méně soli denně může snížit potřebu léčby hypertenze na polovinu. To může také snížit počet úmrtí z cévních mozkových příhod o 22%, a těmi, na srdeční onemocnění o 16%.
Chcete-li odhadnout své šance na infarkt v průběhu příštích 10 let, podívejte se na bezstarostný-až k-použití metody vyvinuté týmem Framingham Heart Study (viz tabulky 3 a 4). Můžete si také udělat on-line na www.framinghamheartstudy.org. Evropská Diabetes Association má model, o hodnocení rizik, stejně, řeší riziko po dobu 30-ti let. Najdete ji na www.diabetes.org / diabetesphd.
Rychlé skutečnostVáš krevní tlak klesne pouhých 20 minut po ukončení kouření. Do 24 hodin vaše riziko srdečního infarktu začne klesat. Během jednoho roku, vaše riziko srdečních onemocnění je, že polovina kuřák je. Během 15 let své riziko srdečních onemocnění je podobná jako u někoho, kdo nikdy nekouřili. |
Proč léčit cholesterol?
Mnoho faktorů přispívá k rozvoji onemocnění srdce a mrtvice. Geny a pohlaví hrají roli, ale pro většinu z nás, co jíme, co děláme a co neděláme jsou důležitými faktory také. Dobrou zprávou je, že téměř každý může změnit nebo ovládat většinu faktorů, které urychlí rozvoj srdečních onemocnění - věci, jako je vysoký krevní tlak, vysoká hladina cukru v krvi, nedostatek fyzické aktivity, obezita a kouření, stejně jako vysoká hladina cholesterolu. Práce na těchto otázkách - ať už tím, že mění svůj jídelníček, užívání léků, cvičení, nebo přestat kouřit - bude jít dlouhou cestu směrem k udržení si zdraví.
Pro dosažení nejlepších výsledků, se vyplatí vzít na tolik rizikové faktory, jako je to možné. Výzkum ukazuje, synergický efekt, když si zlepšit několik rizikových faktorů, s větší snížení závažnosti onemocnění. Vzhledem k tomu, Framingham Heart Study naznačuje, že je nejlepší podívat se na celý onemocnění srdce lesa před příliš zaměřuje na jediný strom snižování cholesterolu. Budete sklízet největší prospěch z útoku tolik rizikové faktory, jak je to možné, strategii, která byla vždy ústřední Národní Cholesterol Education Program (NCEP) zprávy.
Výhody snížení hladiny cholesterolu
Není pochyb o tom, že snížení množství LDL cholesterolu v krvi proudící krvi může snížit vaše šance na srdeční záchvat nebo mrtvici. Údaje z desítek studií ukazují, že šance na infarkt klesne o 20% až 30% za každý 10% poklesu hladiny cholesterolu.
PROJEVILY-IT studie více než 4000 mužů a žen, kteří už měli srdeční infarkt, zjistili, že lidé, kteří snížili své hladinu LDL od asi 100 do 62 měl rychlost srdečního onemocnění o 16% nižší než u lidí, jejichž LDL hladiny klesly jen na nízké 90s (viz "Jak hluboko můžete jít?"). V několika dalších ve velkém měřítku, pětileté statinů studie, velké snížení LDL cholesterolu sníženy nemocí a úmrtí na srdeční onemocnění o 30%.
Léčba na nové cíle (TNT) studie se zaměřila na lidi s nově diagnostikovaným nebo mírnější onemocnění srdce. Vydáno v roce 2005, výsledky TNT ukázaly, že použití statiny léky agresivně snižovat hladinu cholesterolu pod doporučovanými úrovněmi následek méně infarktů a mrtvic. Například pokles LDL cholesterolu z méně než 130 mg / dl na 79,5 mg / dl vedla ke snížení o 21% v riziku úmrtí na srdeční choroby, srdeční infarkt nebo mrtvici.
Ale to snížení cholesterolu práci pro každého, dokonce i lidé s normální hladiny cholesterolu a bez známých známek srdeční choroby? To je místo, kde studie JUPITER (viz "Role zánětu") vstoupil dovnitř populaci zdánlivě zdravých lidí, kteří se na snížení cholesterolu drog Crestor nejen snížit jejich hladinu LDL cholesterolu přibližně o polovinu, ale také měli o polovinu tolik srdce útoků a dalších kardiovaskulárních příhod jako ti, kteří se placebo pilulky.
Bez ohledu na to, který Statistika se podíváte, Pointa je stejný: i brát léky na snížení cholesterolu nezaručí vám ochranu proti infarktu myokardu nebo cévní mozkové příhody, může to výrazně zlepšit vaše šance.
Obecně platí, snížit hladinu LDL cholesterolu, tím lépe. Někteří vědci si myslí, že snížení LDL dostatečně dokonce zastavit nebo zvrátit progresi aterosklerózy. Dvě klinické studie, METEOR a ORION, naznačují, že léčba vysokými dávkami se statiny mohou dokonce změnit složení arteriálních plátů způsobem, který je činí méně pravděpodobné, že k prasknutí.
Statiny nejen nižší riziko srdečního infarktu nebo mozkové mrtvice, které by také další výhody, jako je například - prevenci artritidy a zlomenin kostí, a nižší riziko demence a Alzheimerovy choroby. Ale od roku 2009 je zapotřebí další výzkum k ověření těchto tvrzení.
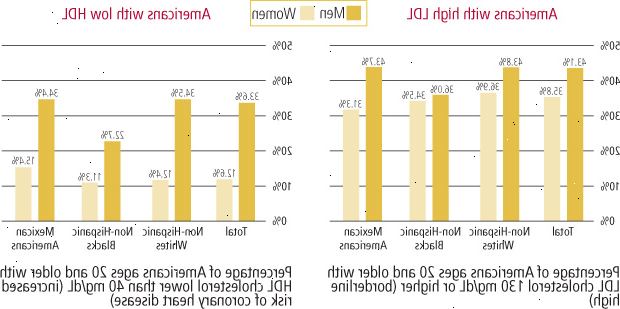
Obrázek 5:, který má vysoký LDL nebo nízký HDL?
Zdroj: European Heart Association, onemocnění srdce a mozkové mrtvice Statistics, 2006 aktualizace. |
Jaká jsou rizika léčby?
Neexistuje prakticky žádná nevýhoda ke snížení LDL cholesterolu a celkového cholesterolu se zdravější stravou a program pravidelného cvičení. A existuje mnoho výhod tohoto typu životního stylu. Je to stojí za to, aby výběr potravin, nižší obsah nasycených tuků a trans-tuků a zvýšit svůj denní spotřebu ovoce a zeleniny.
Pravidelné cvičení může zvýšit riziko pro drobné zranění. Ale pokud si vyberete aktivitu a nízkým dopadem a vzít to zpočátku pomalu, výhody - nižší celkového a LDL cholesterolu, triglyceridů nižší, vyšší HDL cholesterolu, snižuje krevní tlak, lepší kontrolu hladiny cukru v krvi, silnější srdce, které pumpuje krev efektivněji, ještě lepší náladu - zdaleka převažují nad riziky.
Na druhou stranu, použití léků na snížení hladiny cholesterolu může způsobit některé nežádoucí vedlejší účinky. Starší, ale stále široce používané typy snížení cholesterolu, léků může způsobit symptomy, které zahrnují zácpu, pálení žáhy, a nafouklý pocit. Statiny jsou obecně dobře snášen, ale někdy může způsobit svalovou bolest nebo slabost. Mohou také někteří lidé ospalost, zácpu, nebo špatně - a ve vzácných případech způsobit poškození jater a svalů.
Je léčba stojí za námahu, nebo cena?
Nejvíce nákladově-efektivní způsob, jak k léčbě středně vysoké hladiny cholesterolu je jíst zdravé potraviny a cvičení denně. Postupem času, mohou malé změny udělat velký rozdíl: např. po schodech místo výtahu, parkování auto dále od cíle, aby se zabránilo občerstvení a cookies regály supermarketů, odstranění cukru, slazené nápoje, které jdou na krátkou procházku přestávky, udržet potraviny deník, nebo pronájem osobního trenéra.
Pokud léčba je drahá - jako je tomu v případě značkových snížení cholesterolu, léků - efektivnost nákladů na léčbu velké skupiny lidí vedlo k vášnivé debaty. I když některé statiny jsou k dispozici v levných generických verzí, náklady na lékařské schůzky, krevní testy a ošetření veškerých nežádoucích vedlejších účinků přidat do nákladů. Nicméně, pro lidi s prokázanou chorobou srdeční a zvýšené hladiny LDL cholesterolu, analýzy nákladů a přínosů odrazí ve prospěch léčby statiny.
Některé studie uvádějí, že statiny jsou nákladově efektivní pouze pro primární prevenci u pacientů s vysokým rizikem vzniku onemocnění srdce (10 let riziko vyšší než 20%), ale ne pro ty, kteří s nízkým rizikem (10 let riziko méně než 10%).
Rozpravy o nákladové efektivity je velmi důležité, pokud národ bojuje s ovládnou nákladů na zdravotní péči. V roce 2009, nicméně, pokyny NCEP a většina programů zdravotního pojištění ponechat dostatek prostoru pro pacienty a lékaři individualizovat své rozhodnutí péči.