Přehled cévní systém
Krev cévní systém, nazývaný také oběhový systém, v těle se skládá z tepen, žil a kapilár (drobných cév mezi tepny a žíly, které distribuují okysličenou krev do těla). Srdce je zodpovědný za čerpání krve prostřednictvím této sítě krevních cév v celém těle.
Další cévní systém těla je lymfatický systém. Lymfatické cévy provádět lymfatické tekutiny (čirá, bezbarvá tekutina obsahující vodu a krvinek). Lymfatického systému pomáhá chránit a udržovat tekutiny prostředí těla filtrací a spádových lymfatických od každé oblasti těla.
Kolektivně, krevní a lymfatický systém jsou dopravní systémy těla. Dodávají kyslík, živiny, odstraňování odpadních produktů, bilance tekutin, stejně jako řadu dalších funkcí, do všech orgánů a tkání těla. Z tohoto důvodu, nemoci, které mají vliv na cévní systém, může mít vliv na orgány dodávané určité cévní sítě, jako je například věnčitých tepen srdce, například. Ucpání věnčitých tepen srdce může způsobit srdeční infarkt.
Co je příčinou cévních onemocnění a onemocnění?
Vaskulární onemocnění je onemocnění, které postihuje tepny a / nebo žíly. Nejčastěji, cévní onemocnění, ovlivňuje krevní oběh, a to buď tím, že blokuje nebo oslabení cév, nebo poškození ventilů, které se nacházejí v žilách. Orgány a jiné tělesné struktury může dojít k poškození cév v důsledku snížené nebo zcela blokovaných průtoku krve.
Existuje mnoho různých příčin různých typů cévních onemocnění a onemocnění. Nicméně, ischemická choroba srdeční ( infarkt myokardu ), cerebrovaskulární onemocnění (cévní mozková příhoda), a ischemickou chorobou dolních končetin (ztráta končetiny nebo používání končetiny) jsou některé z hlavních příčin nemocí a úmrtí v USA Vzhledem k tomu, že je potenciál pro vznik infarktu, cévní mozkové příhody, a ztráta končetiny (y) musí být zabráněno nebo sníženou, bude kladen důraz na zdravotní správy cévních onemocnění informací bude soustředěna na těchto onemocnění.
Tyto tři choroby cévní onemocnění (infarkt myokardu, mrtvice a onemocnění periferních cév) mohou být spojeny se stejnou příčinu, aterosklerózy (nahromadění plaku, který je vklad tukových látek, cholesterolu, buněčného odpadu, vápníku a fibrin ve vnitřní výstelky tepny), a jsou spojeny se stejnými rizikovými faktory.
Ateroskleróza je systémové, progresivní, chronické cévní proces onemocnění, které postihuje zejména krční tepny (hlavní přívod krve do mozku), koronárních tepen (krevní zásobování srdce) a periferních tepen stejným způsobem.
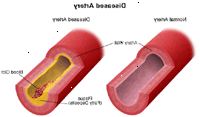
To je neznámo přesně tak, jak ateroskleróza začíná nebo to, co ji způsobuje. Ateroskleróza může začít již v dětství. Nicméně, onemocnění má potenciál rychle pokroku. To je obecně charakterizována akumulací tukových depozit podél nejvnitřnější vrstvy tepen. Je-li proces nemoc postupuje, může tvorba plaků probíhat. Toto ztluštění zužuje tepny a může snížit průtok krve, nebo zcela zablokovat průtok krve do orgánů a dalších tělesných tkání a struktur.
Přítomnost aterosklerózy v jedné z těchto oblastí je silným indikátorem toho, že je zde také přítomnost aterosklerózy v tepnách z jiných částí těla. Stejně jako ateroskleróza v tepnách srdce může způsobit srdeční infarkt nebo ateroskleróza tepen do mozku může způsobit mrtvici, takže může ateroskleróza tepen nohou způsobit ucpání. Zablokování může bránit toku krve, a potenciálně způsobit bolest v noze (y), vředy nebo rány, které se léčí, a / nebo, že je třeba amputace (chirurgické odstranění) nohy nebo nohy.
Z tohoto důvodu, řízení rizikových faktorů by měly být optimalizovány pro řízení progrese onemocnění cévních onemocnění způsobených aterosklerózou. Studie ukázaly, že změny životního stylu, které nejen zastaví, ale i zvrátit průběh rozvoje aterosklerózy.
Vzhledem k tomu, cév a onemocnění může zahrnovat více než jednu systémů těla v době, mnoho typů lékařů léčbě cévních problémů. Specialisté v cévní medicíně a / nebo chirurgie úzce spolupracovat s lékaři v jiných specialit, jako je vnitřní lékařství, intervenční radiologie, kardiologie a další s cílem zajistit komplexní péči o pacienty s cévními chorobami.
Jaké jsou rizikové faktory pro cévní onemocnění?
Modifikovatelné rizikové faktory, které jsou spojené se všemi čtyřmi hlavními cévních onemocnění jsou:
Hyperlipidemie (vysoké hladiny tuků v krvi, jako je cholesterol a triglyceridy)
Kouření
Vysoký krevní tlak
Nedostatek pohybu
Strava s vysokým obsahem nasycených tuků
Rizikovým faktorem je něco, co může zvýšit osoby pravděpodobnost vzniku onemocnění. To může být činnost, jako je kouření, strava, rodinná anamnéza, nebo mnoho jiných věcí. Různé nemoci mají různé rizikové faktory.
Ačkoli tyto rizikové faktory zvyšují riziko osoby, které nemusí nutně vyvolat onemocnění. Někteří lidé s jedním nebo více rizikovými faktory nikdy rozvoji onemocnění, zatímco jiní vyvinout onemocnění a nemají žádné známé rizikové faktory. Znát své rizikové faktory pro jakékoliv nemoci může pomoci, aby vás do příslušných opatření, včetně změny chování a klinicky sledovány pro nemoc.
Jak lze rizikovým faktorům být lékařsky řízena?
Při léčbě cévních onemocnění nejčastěji zahrnuje řízení ovlivnitelných rizikových faktorů, jako je diabetes, hyperlipidemie, kouření a vysoký krevní tlak. Přehled o hospodaření těchto čtyř rizikových faktorů je uveden níže:
Diabetes. Diabetes sám, bez dalších rizikových faktorů, zrychluje rychlost tvorby aterosklerózy.
Zvýšené hladiny glukózy v krvi jsou spojeny se zvýšeným rizikem onemocnění srdce a mozkové mrtvice. Doporučení Evropské Diabetes Association (ADA) patří udržení hladiny glukózy v krvi v rozsahu od 70 do 130 mg / dl před jídlem. ADA také doporučuje vyšetření krve zvané hemoglobin A1c, které hladiny glukózy v krvi v průměru za období několika měsíců, aby se zjistilo, zda byly kontrolovány hladiny glukózy v krvi. Hladina hemoglobinu A1c méně než 7 procent je žádoucí.Co je hemoglobin A1c?
Hemoglobin je látka nachází v červených krvinkách. To přenáší kyslík pro dopravu na všechny buňky v těle. Hemoglobin můžete také připojit se na glukózu.
Při příliš glukóza zůstává v krvi po delší časové období, se glukóza připojovat na hemoglobin uvnitř červených krvinek. Čím více je glukózy v krvi, tím více glukózy se připojí k hemoglobinu. Test hemoglobin A1c krev bude schopen určit průměrnou hladinu glukózy v průběhu období dvou až tří měsíců. Zvýšené hladiny hemoglobinu A1c jsou spojeny se zvýšeným rizikem kardiovaskulárních onemocnění.
Váš lékař určí vhodnou léčbu a péči pro konkrétní onemocnění. Diabetes může být řízena s dietou a cvičením sám, nebo s léky, jako jsou perorální antihyperglycemic léky, a / nebo inzulínem.Hyperlipidemie (vysoké hladiny tuků v krvi, jako je LDL cholesterol a triglyceridy). Dva hlavní typy tuků (lipidů), se nacházejí v krvi, cholesterolu a triglyceridů (lipoproteiny). Cholesterol je nezbytnou součástí nalézt ve všech buněčných membrán lidských. Triglyceridy jsou nutné pomoci přenosu energie z potravy do buněk v těle.
Vysoké hladiny lipoproteinu o nízké hustotě (LDL) cholesterolu jsou jednou z příčin změněné struktury nejvnitřnější vrstvy stěny tepny je. Zvýšené hladiny LDL jsou spojeny s tvorbou aterosklerotického plátu (mastný materiál, který se stane tvrzené, blokování tepny a zastavení průtoku krve).
Hladina cholesterolu může stoupat i klesat na základě typů tuku, které jíte, množství cvičení, co děláte, a vaší hmotnosti. Váš lékař Vám může doporučit, aby se změny ve vaší stravě, stejně jako navrhnout cvičení a plán snížení hmotnosti podle vašich potřeb. V některých případech, může být v rodinné anamnéze zvýšených tuků v krvi. Váš poskytovatel zdravotní péče vám poradí nejlepší léčbu pro konkrétní onemocnění.
Lipidů (tuků) snížení léčbu lze doporučit, aby se snížilo progresi aterosklerózy. Národní Cholesterol Education Program III (NCEP-III) pokyny doporučují cílové cíl LDL cholesterolu méně než 130 mg / dl. Nicméně, pokud máte vyšší riziko srdečních onemocnění, jako LDL pod 100 je ideální. Optimální cíl pro LDL cholesterolu může záviset na dalších rizikových faktorů. Váš poskytovatel zdravotní péče bude zvážit své individuální rizikové faktory, které pomáhají určit, co je pro vás nejlepší. Doporučení pro další typy tuků v krvi jsou triglyceridy méně než 150 mg / dl a lipoproteiny s vysokou hustotou (HDL) vyšší než 40 mg / dl.
Váš lékař může rozhodnout, že budete potřebovat léky na udržení určité úrovně cholesterolu kromě dietní a cvičební změn. Existuje několik druhů léků používaných ke snížení hladiny cholesterolu. Statiny jsou skupina antihyperlipidemickými léků, a jsou simvastatin (Zocor), atorvastatin (Lipitor), a pravastatin (Pravachol), mimo jiné. Studie ukázaly, že některé statiny mohou snížit tloušťku stěny karotidy, zvětšit velikost lumen (otevření) tepny a snížení vaskulárního zánětu myšlenka být příčinou aterosklerózy.
Vzhledem k tomu, ateroskleróza může progredovat do místa zúžení nebo zablokování cévy, může být jiný typ léků používá k prevenci zužování nebo zablokování způsobené krevními sraženinami. Protidestičkové léky (krevní destičky jsou krevní buňky, které se lepí k sobě, aby se zabránilo krvácení), mohou být použity ke snížení "lepkavost" krevních destiček a pomáhá předcházet tvorbě krevních sraženin uvnitř cév. Tyto léky patří aspirin, klopidogrel (Plavix), nebo dipyridamol (Persantine).Odvykání kouření. Kouření bylo prokázáno, že podporují urychlení aterosklerózy a byl identifikován jako jeden z nejsilnějších rizikových faktorů ve vývoji onemocnění periferních tepen. Kouření je příbuzný snížené sazby úspěšných výsledků v cévních chirurgických zákroků, zvýšené amputace sazby a zvýšení počtu infarktů a mrtvic. Kouření je také v souvislosti s snížené sazby přežití infarktu a mrtvice obětí.
Účinky tabáku jsou:Zúžení krevních cév (jako cévy menší, krevní tlak se zvyšuje)
Zvýšená hladina oxidu uhelnatého v krvi, což poškozuje transport kyslíku
Tvorba krevních sraženin v důsledku aktivace krevních destiček
Zrychlení procesu aterosklerózy
Zvýšené riziko ucpání tepen dolních končetin (je o 30 procent na 50 procent nárůst se kouří jednu polovinu balení za den)
Příčina infarktu, mrtvice, a / nebo smrt
Snížená šance na úspěšné chirurgické výsledku
Větší riziko amputace
Odvykání kouření bylo prokázáno, že snížení progrese aterosklerotického procesu.
Aktuální pokyny poradí všem kuřákům přestat kouřit. Pokud se vám nedaří přestat kouřit, může Vám lékař doporučí ke specialistovi. Specialista může doporučit vzdělávací materiály, modifikace chování, poradenství, léky a následnou péči. Odvykání intervence mohou zahrnovat i podpůrné skupiny nebo individuální poradenství, učit se nové dovednosti, zvládání sezení s odborníkem po předepsanou dobu, a / nebo náhradní nikotinové terapie. Zvláštní instrukce by měly být zahrnuty, pokud je spuštěn náhradní nikotinové terapie. Nonnicotine léky mohou být také použity jako alternativa nebo kromě jiných terapií.
Kroky k odvykání kouření patří:Vyhoďte všechny cigarety a popelníky před ukončením
Usilovat o rodině a přátelům za podporu
Vyhněte se sociální situace, které stimulují touhu po kouření (pití alkoholu)
Požádejte svého lékaře o doporučení ke specialistovi pro odvykání kouření
Většina pojistné plány zahrnují léky a služby pro odvykání kouření. V některých státech, Medicaid bude také zahrnovat krytí pro léky.
Kromě toho, zvýšení tělesné hmotnosti bylo prokázáno, že je minimální po jednom roce odvykání kouření. Výhody odvykání kouření převažují účinky na zvýšení tělesné hmotnosti.Vysoký krevní tlak (hypertenze). Vysoký krevní tlak má vliv na strukturu stěny tepny, zvyšuje rychlost, při které se vyvíjí ateroskleróza.
Podle Národní srdce, plíce a krev zavedou (NHLBI) z National Institutes of Health, vysoký krevní tlak u dospělých je definován jako:140 mm Hg nebo vyšší systolický tlak
nebo90 mm Hg nebo vyšší diastolický tlak
Ve většině současných směrnic NHLBI pro hypertenzi, nová krevní tlak kategorie byla přidána tzv. pre-hypertenze:
120 mm Hg - 139 mm Hg systolický tlak
nebo80 mm Hg - 89 mm Hg diastolický tlak
Pokyny NHLBI definovat normální krevní tlak takto:
Menší než 120 mm Hg systolického tlaku
aMéně než 80 mm Hg diastolický tlak
Tato čísla by měly být použity pouze jako vodítko. Jeden zvýšený měření krevního tlaku není nutně známkou problému. Váš lékař bude chtít vidět více měření krevního tlaku po dobu několika dnů či týdnů před tím, než diagnózu hypertenze (vysoký krevní tlak) a zahájení léčby. Osoba, která obvykle provozuje nižší než obvyklé krevní tlak, může být považován za hypertenzní s nižšími měření krevního tlaku než 140/90.
Hubnutí, pravidelná tělesná cvičení a vyvážená strava se ukázala být účinná při snižování vysokého krevního tlaku. Ztráta hmotnosti o pět procent z celkové tělesné hmotnosti může snižovat krevní tlak a způsobit krevní tlak léky být účinnější. Podle pokynů pro osoby fyzické aktivity, silné důkazy ukazují, že 150 minut nebo 2 hodiny a 30 minut týdně středně těžké intenzity aerobní fyzická aktivita, jako je rychlá chůze, tlačí sekačka na trávu, společenský tanec, nebo vodní aerobik může pomoci snížit riziko vysokého krevního tlaku.
Krevní tlak léky mohou být použity na pomoc řízení zvýšený krevní tlak. Váš lékař Vám předepíše vhodný lék (y) pro danou situaci. Existuje několik druhů léků, které působí v různých způsobů, jak snížit krevní tlak.

